
Подписывайтесь на нас в социальных сетях
и читайте полезные статьи о здоровье каждую неделю

Автор статьи
Зотина Наталья Игоревна,
Диплом о фармацевтическом образовании: 105924 1197876, рег. номер 30353
Содержание статьи
Патологии анатомического строения сердца, такие как дефекты перегородок, клапанов, сосудов или тканей миокарда, называют пороками сердца. Они приводят к развитию сердечной недостаточности и кислородному голоданию всех органов организма.
По строению сердце напоминает совсем не «пламенный мотор», а скорее, насос, без остановки качающий кровь по двум кругам кровообращения: малому и большому. В первом случае кровь из вен направляется в правое предсердие и затем — в правый желудочек, откуда уже поступает в легкие для насыщения кислородом. Во втором — кровь из легких направляется в левое предсердие, а затем в левый желудочек и аорту, откуда начинается ее «путешествие» по большому кругу для обеспечения всех органов и тканей кислородом.
«Правильное» направление крови обеспечивают сердечные клапаны, которые открываются только в одну сторону. Кроме этого, такое строение клапанного аппарата делает невозможным смешения артериальной и венозной крови. Всего в сердце четыре клапана:
- трехстворчатый — между правыми предсердием и желудочком;
- митральный — между левыми предсердием и желудочком;
- аортальный — между аортой и левым желудочком;
- легочный — между легочным стволом и правым желудочком.
Самые распространенные клапанные пороки сердца связаны с патологиями митрального или аортального клапана. Они возникают независимо от возраста, как у детей, так и у взрослых, и подразделяются на врожденные или приобретенные, а также на компенсированные (без нарушения кровообращения) и декомпенсированные (с недостаточностью кровообращения).
Врожденный
Врожденный порок сердца возникает у плода во время беременности, а точнее при развитии эмбриона на 4-6 неделе. По статистическим данным в России каждый год регистрируется 20 тысяч новорожденных с такой сердечной патологией. У ребенка в материнской утробе отсутствует легочное дыхание, так как кислород он получает через плаценту, и поэтому наличие порока пока ему не вредит. Только после рождения дефекты в строении сердца нарушают кровообращение у младенца и приводят к тяжелым последствиям и иногда к смерти новорожденного.
Причины развития внутриутробных пороков могут быть наследственными и внешними, например:
- генетические заболевания (синдром Дауна и др.);
- наследственность (если у кого-то из родителей был врожденный порок);
- инфекции плода (внутриутробное заражение корью, краснухой, цитомегаловирусной инфекцией, ветрянкой);
- хронические болезни женщины (системная красная волчанка, диабет);
- интоксикация в период беременности (алкогольная, лекарственная, наркотическая, от отравления тяжелыми металлами и токсинами).
По одной из классификаций врожденные пороки делятся на синие и белые. При «белых» артериальная кровь не смешивается с венозной, и организм не испытывает кислородного голодания. При синих венозная и артериальная кровь смешивается, возникает дефицит кислорода и гипоксия органов, которые проявляются в посинении (цианозе) ногтей, кожи и слизистых. Синие пороки относят к наиболее тяжелым.
Клинические рекомендации
Врожденный порок сердца можно диагностировать еще при беременности. Согласно клиническим рекомендациям всем беременным проводится УЗИ-скрининг для выявления патологий на 11-13 неделе беременности. При обнаружении отклонений от нормы назначают углубленное обследование, в частности, фетальная эхокардиография или УЗИ сердца плода. Это абсолютно безопасное исследование необходимо для оценки структуры и ритма сердца и показателей кровотока через клапаны и сосуды (артерии и вены).
После родов проводится скрининг новорожденных пульсоксиметром: снижение уровня кислорода в крови сигнализирует о возможных пороках сердца и ребенку требуется полное обследование сердечно-сосудистой системы. В зависимости от тяжести порока может потребоваться срочная операция или лечение.
Исследования, которые назначают для уточнения диагноза:
- анализы крови;
- электрокардиография (на ЭКГ определяется нарушение ритма и увеличенные размеры зон сердца);
- рентгенография органов грудной клетки;
- фонокардиография;
- эхокардиография;
- ангиокардиография;
- зондирование полостей сердца.
Приобретенный
Порок сердца может возникнуть у здорового человека в любом возрасте (у ребенка, у подростка, у пожилого) из-за перенесенных болезней или травм. Причинами приобретенных пороков могут быть:
- ревматический процесс (ревматизм — воспаление соединительной ткани) — самая частая причина;
- склеродегенеративный (атеросклеротический) процесс в клапанах — чаще у пожилых пациентов;
- аутоиммунные заболевания;
- эндокардит;
- вирусные и бактериальные инфекции (сифилис, грипп, ангина, ЦМВИ, энтеровирус);
- хронические сердечно-сосудистые заболевания (ИБС, гипертония, диабет);
- травмы.
Митральный
Наиболее распространены митральные пороки сердца: врачебная практика показывает, что в случае приобретенного порока более половины случаев приходится на поражение митрального клапана. При этой патологии нарушается кровоток из малого круга кровообращения в большой и развивается хроническая сердечная недостаточность.
Самая частая форма такого порока сердца — стеноз (сужение) митрального клапана, при котором наблюдается снижение гибкости и подвижности утолщенных створок самого клапана и увеличение размера левого предсердия. Основной метод лечения митрального порока — хирургический.
Комбинированный
Врожденные и приобретенные пороки классифицируют и по количеству патологий клапана. В зависимости от аномалии клапана нарушение кровотока диагностируют как стеноз (сужение просвета) или как недостаточность (неполное смыкание). Если в одном клапане выявляется сочетание этих двух форм нарушения, то говорят о комбинированном пороке сердца. Например, комбинированный аортальный порок сердца. В данном случае лечением может быть только операция по установке искусственного клапана.
Врачи также используют термин «сочетанный порок сердца», который отличается от комбинированного тем, что это порок с одновременным поражением разных клапанов, например, митрально-аортальный стеноз.
Симптомы
Врожденные и приобретенные пороки отличаются по симптоматике. Самый частый симптом при всех пороках — это одышка, как признак сердечной недостаточности. Одышка с кашлем часто являются признаками стеноза митрального клапана, а отеки ног и одышка — стеноза аортального клапана. При незначительном пороке сердца возможно длительное бессимптомное течение болезни.
Симптомы врожденных пороков:
- отставание ребенка в физическом развитии от нормы (рост, вес);
- одышка, возникающая при кормлении;
- расстройства сна;
- быстрая утомляемость;
- синюшный или бледный цвет кожи;
- видимые и пульсирующие сосуды на шее;
- частые простуды;
- отечность;
- шумы в сердце;
- анемия.
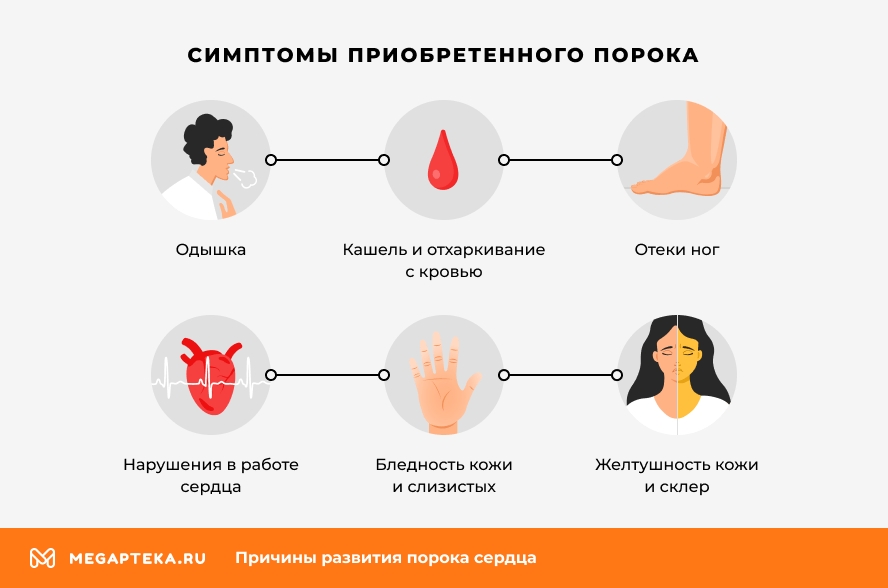
Симптомы приобретенного порока:
- одышка;
- отеки ног;
- кашель и отхаркивание с кровью (при застое в легких);
- нарушения в работе сердца (увеличение частоты и силы сокращений, аритмии);
- цианоз, акроцианоз (синюшность губ, носа, ногтей и пальцев при митральном пороке);
- бледность кожи и слизистых (при пороках аортального клапана из-за плохого наполнения кровью капилляров);
- желтушность кожи и склер (из-за застоя жидкости в печени);
- шумы в сердце.
Сколько живут люди с пороком сердца?
Если говорить о врожденных пороках, то 20–25% из них могут приводить к критическим состояниям и даже летальному исходу в первые часы и дни жизни ребенка. Такие случаи требуют неотложной хирургической операции. Из-за того, что основной причиной младенческих смертей до сих пор остаются сердечно-сосудистые патологии , то пренатальная и ранняя диагностика пороков сердца жизненно важна и необходима.
Продолжительность жизни людей с приобретенным пороком сердца может существенно варьироваться, в зависимости от типа порока, его тяжести, наличия осложнений, правильного лечения, а также от быстроты диагностики и проведения операции при необходимости. Многие пациенты с пороками сердца живут долгой и полноценной жизнью благодаря ранней диагностике, компенсации и лечению, регулярному медицинскому наблюдению и заботе о своем здоровье.
Стоит помнить, что психосоматика может усугублять состояние при пороке сердца и негативно влиять на прогноз и продолжительность жизни. Стресс, тревожность и депрессия могут приводить к усилению симптомов сердечной недостаточности и повышению риска осложнений при сердечных пороках.
Лечение сердечных пороков состоит из хирургических методов, консервативной терапии и поддержки пациентом своего физического и психического здоровья.
Краткое содержание
- Врожденный порок сердца возникает у плода во время беременности, а точнее при развитии эмбриона на 4-6 неделе. Причины развития внутриутробных пороков могут быть наследственными и внешними.
- Согласно клиническим рекомендациям всем беременным проводится УЗИ-скрининг для выявления патологий на 11-13 неделе беременности.
- Порок сердца может возникнуть у здорового человека в любом возрасте (у ребенка, у подростка, у пожилого) из-за перенесенных болезней или травм.
- Наиболее распространены митральные пороки сердца: врачебная практика показывает, что в случае приобретенного порока более половины случаев приходится на поражение митрального клапана.
- В зависимости от аномалии клапана нарушение кровотока диагностируют как стеноз (сужение просвета) или как недостаточность (неполное смыкание). Если в одном клапане выявляется сочетание этих двух форм нарушения, то говорят о комбинированном пороке сердца.
- Врожденные и приобретенные пороки отличаются по симптоматике. Самый частый симптом при всех пороках — это одышка, как признак сердечной недостаточности.
- Продолжительность жизни людей с приобретенным пороком сердца может существенно варьироваться, в зависимости от типа порока, его тяжести, наличия осложнений, правильного лечения, а также от быстроты диагностики и проведения операции при необходимости.

Выпускающий редактор
Асанова Наталья Геннадьевна,
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда